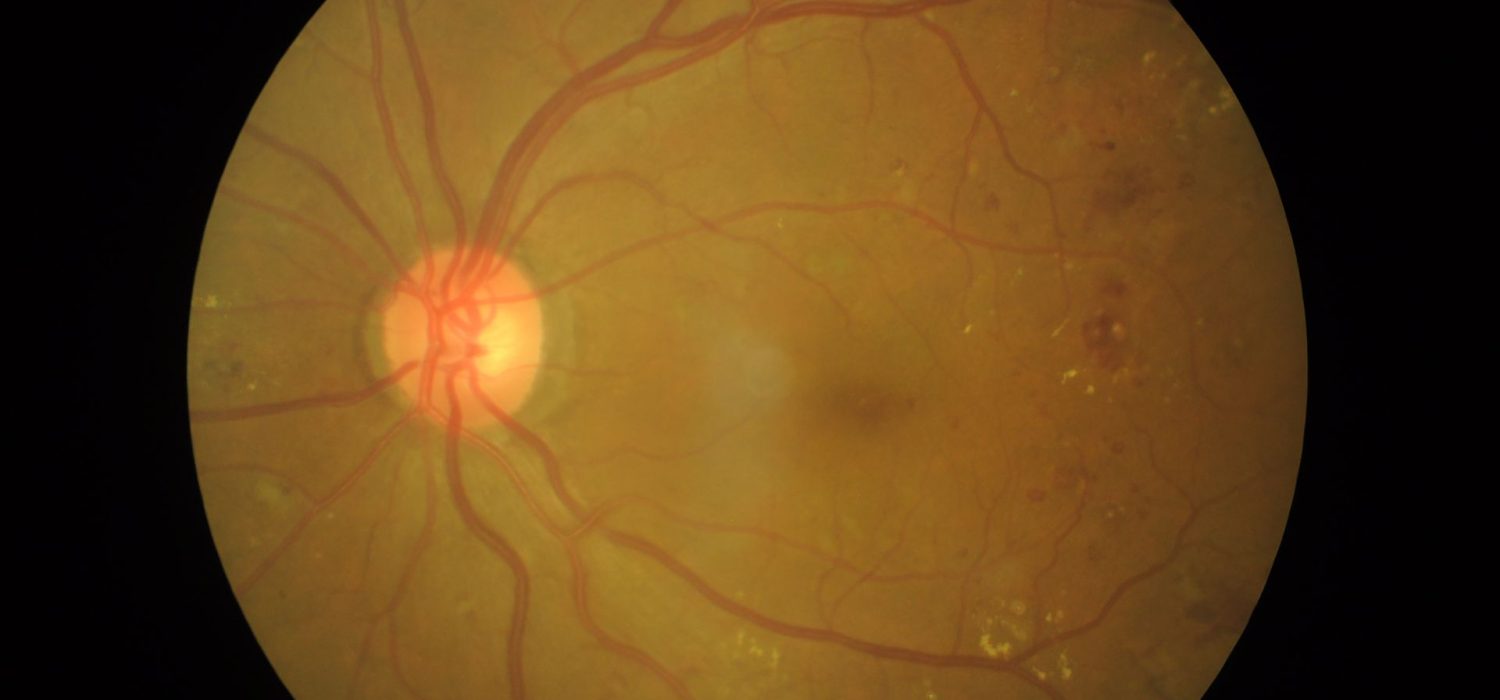
Diagnostiquer une rétinopathie diabétique
La rétinopathie diabétique est l’une des complications oculaires du diabète les plus fréquentes. Silencieuse dans ses débuts, elle peut évoluer vers une perte de vision irréversible si elle n’est pas dépistée et prise en charge à temps. Le diagnostic de la rétinopathie diabétique repose sur une série d’examens oculaires précis permettant de déterminer le stade de la maladie et d’envisager le traitement adapté.
Reconnaître son type de rétinopathie diabétique
Il est essentiel d’identifier les différents types et stades de la rétinopathie diabétique afin de déterminer le niveau de surveillance et les options thérapeutiques. Selon son évolution, cette affection peut passer d’une forme légère à des complications visuelles sévères.
La rétinopathie non proliférante
La rétinopathie diabétique non proliférante est la forme initiale de la maladie. Elle se manifeste par des microanévrismes, des hémorragies rétiniennes ou un œdème maculaire, qui provoque souvent une vision floue chez les patients diabétiques. À ce stade, la rétinopathie peut ne présenter aucun symptôme, rendant le dépistage fondamental. L’OCT (tomographie par cohérence optique) est un examen clé pour détecter un œdème maculaire invisible à l’œil nu. Un traitement précoce peut stabiliser la situation et …
La rétinopathie proliférante
À un stade plus avancé, on parle de rétinopathie diabétique proliférante. Elle se caractérise par la formation de néovaisseaux rétiniens anormaux. Ces vaisseaux fragiles peuvent provoquer une hémorragie vitréenne, voire un décollement de la rétine, menant à une perte de vision rapide et sévère. Cette forme de rétinopathie nécessite une prise en charge urgente, incluant souvent la photocoagulation laser (laser argon) ou des injections intraoculaires pour stopper la prolifération vasculaire et préserver la…
Les examens cliniques
Un diagnostic précis de la rétinopathie diabétique repose sur une série d’examens spécialisés permettant de détecter les lésions précoces et d’évaluer la progression de la maladie. Ces examens sont également indispensables pour le suivi des complications du diabète.
Le bilan des facteurs de risques
Plusieurs facteurs influencent le développement et l’évolution de la rétinopathie diabétique : durée du diabète, équilibre glycémique, hypertension artérielle, hyperlipidémie, et même grossesse. La rétinopathie diabétique et la grossesse représentent une combinaison à haut risque, nécessitant un suivi ophtalmologique renforcé. Une évaluation globale de ces facteurs permet d’adapter la fréquence des contrôles et d’anticiper les risques.
L’examen du fond d’œil
L’examen du fond d’œil diabétique est la méthode de base pour détecter les anomalies rétiniennes. Il doit être réalisé régulièrement : une fois par an pour les diabétiques de type 2 dès le diagnostic, et dans les 5 ans suivant le diagnostic pour les diabétiques de type 1. Cet examen peut être complété par des techniques d’imagerie rétinienne :
- OCT (Tomographie en Cohérence Optique) : elle permet une analyse fine de la macula pour détecter un œdème.
- Angiographie à la fluorescéine : injectant un colorant dans la circulation sanguine, elle met en évidence les fuites vasculaires, zones d’ischémie et néovaisseaux.
Ces technologies sont essentielles pour poser un diagnostic précis et adapter le traitement de la rétinopathie diabétique.
Soins : les traitements de la rétinopathie diabétique
Le traitement de la rétinopathie dépend de son stade et de la nature des lésions. Trois approches principales sont utilisées : les injections intraoculaires, la photocoagulation laser et, dans certains cas, la chirurgie vitréorétinienne.
Les injections intraoculaires
Les injections intraoculaires, ou injections intravitréennes, sont devenues un traitement central pour la rétinopathie diabétique, notamment en cas d’œdème maculaire diabétique. Deux classes de médicaments sont principalement utilisées :
- Anti-VEGF (facteur de croissance vasculaire endothélial) : ils inhibent la formation de néovaisseaux anormaux et réduisent la perméabilité vasculaire.
- Corticoïdes : utilisés dans certaines formes chroniques ou résistantes, ils ont un effet anti-inflammatoire puissant.
Les injections dans l’œil du diabétique se font en ambulatoire, sous anesthésie locale, et doivent être répétées selon un protocole défini. Leur efficacité est significative : elles permettent d’améliorer ou de stabiliser la vision dans de nombreux cas.
La photocoagulation laser
Le traitement par laser argon, ou photocoagulation pan-rétinienne, est recommandé dans les cas de rétinopathie proliférante ou d’ischémie rétinienne sévère. Il consiste à brûler sélectivement les zones de rétine où se forment les néovaisseaux, réduisant ainsi leur croissance.
Ce traitement au laser de la rétinopathie peut aussi être utilisé pour traiter un œdème maculaire focalisé. Parmi les avantages : il stabilise les lésions et diminue le risque d’hémorragie. Cependant, il peut entraîner une réduction du champ visuel périphérique ou une légère baisse de la vision nocturne.
Conclusion
Le diagnostic de la rétinopathie diabétique repose sur une surveillance régulière et des examens spécialisés tels que l’OCT, l’angiographie, et le fond d’œil. Dès les premiers signes, une prise en charge adaptée par injections intraoculaires ou laser argon permet de prévenir les complications oculaires du diabète et de préserver la vision. En identifiant tôt les symptômes de la rétinopathie diabétique, en tenant compte des facteurs de risque et en suivant un traitement personnalisé, on maximise les chances de préserver la vue.
Le Dr Sophia Bennis, experte dans le traitement de cette pathologie et formée à l’Université de Barcelone, souligne l’importance d’un diagnostic précoce et d’une approche thérapeutique adaptée à chaque stade de la rétinopathie diabétique.
Foire Aux Questions (FAQ)
Qu’est-ce que la rétinopathie diabétique ?
La rétinopathie diabétique est une complication du diabète qui affecte les vaisseaux sanguins de la rétine. Elle peut entraîner une perte progressive de la vision si elle n’est pas dépistée et traitée à temps.
Quels sont les premiers signes de la rétinopathie diabétique ?
Au début, elle est souvent asymptomatique. Les premiers signes peuvent inclure une vision floue, des taches noires (myodésopsies), ou une difficulté à voir de près ou de loin. C’est pourquoi un dépistage régulier est essentiel.
À quelle fréquence dois-je faire examiner mes yeux si je suis diabétique ?
Un examen annuel du fond d’œil est recommandé pour les patients atteints de diabète de type 2 dès le diagnostic, et à partir de cinq ans après le diagnostic pour le diabète de type 1.
Quels examens permettent de diagnostiquer la rétinopathie diabétique ?
Les principaux examens incluent l’examen du fond d’œil, l’OCT (tomographie par cohérence optique), et l’angiographie à la fluorescéine. Ces examens permettent de visualiser les lésions rétiniennes et de déterminer leur gravité.
Les injections dans l’œil sont-elles douloureuses ?
Les injections intravitréennes sont réalisées sous anesthésie locale. Elles provoquent peu ou pas de douleur, et le patient peut reprendre ses activités normales rapidement après l’intervention.
Comment prévenir la rétinopathie diabétique ?
Un bon contrôle de la glycémie, de la pression artérielle et des lipides, associé à un mode de vie sain et à des examens ophtalmologiques réguliers, permet de réduire considérablement le risque de rétinopathie diabétique.